| トップページへ | 遺伝性不整脈へ | 家族性洞不全症候群へ |
![]() 目次
目次
1. 洞不全症候群とは
1)概念
洞不全症候群 (sick sinus syndrome, SSS)
とは、洞結節の機能障害のために著しい洞徐脈、高度の洞不整脈、洞停止、洞房ブロック、発作性心房細動(粗動)、発作性心房頻拍などの徐脈性ないし頻脈性不整脈をおこす病態をいう。
洞不全症候群における徐脈性不整脈と頻脈性不整脈との間には因果関係があり、両者が交互に反復出現す場合を徐脈-頻脈症候群 (bradycardia- tachycardia syndrome) と呼び、洞不全症候群の第Ⅲ型に分類される。洞不全症候群の際には房室結節機能障害(自動能、伝導能の障害)を伴う場合が多く、両結節性疾患 (binodal disease) と呼ばれ、しばしばアダムス・ストークス症候群を合併し、 ペースメーカー植え込み療法を必要とする場合が多い。
2)原因・基礎疾患・病理
洞結節(SAN)は上大静脈の右心房への入口部付近にあり、心外膜下脂肪組織の中に埋まっている。組織学的には特殊心筋細胞と間質で構成されており、結合組織に富み、その中央を洞結節動脈(NA)が貫通している。
洞結節の器質的疾患を起こし得る基礎疾患としては下記のようなものがある。
| 虚血性病変 | 心筋梗塞、冠動脈硬化など |
| 炎症 | リウマチ性心炎、心膜炎など |
| 心筋症 | 特発性ないし二次性心筋症(膠原病、 Friedreichアタキシー、進行性筋ジストロフイ) |
| 機械的圧迫 | 外科手術時の圧迫 |
| 腫瘍 | 転移性心臓腫瘍(肺癌など) |
| 代謝異常 | アミロイドーシス、ヘモクロマトーシス |
| 遺伝性疾患 | 家族性洞機能不全症候群 |
| 変性 | レネグレ(Lenegre)病などの刺激伝導系心筋 の選択的線維化 |
3)洞不全症候群の分類 (Rosenbaum、1972)
| 分類 | 頻度(%) | 所見 |
| Ⅰ群 | 14.3 | 原因が明らかでない心拍数50/分以下の持続性洞徐脈 |
| Ⅱ群 | 26.8 | 洞停止(sinus arrest)または洞房ブロック sino-atrial blcok) |
| Ⅲ群 | 58.9 | 徐脈ー頻脈症候群 (bradycardia-tachycardia syndrome) |
4. 洞不全症候群の心電図所見
(1) 洞徐脈
一般的に言って、失神発作、眼前暗黒感 (faintness) を訴える例では、心電図所見にかかわらず全例にホルター心電図記録を行う必要がある。46/分以下の洞徐脈で運動により心拍数の増加が著明でない例では、洞不全症候群を疑いホルター心電図を記録しなければならない。
(2) 洞停止、洞房ブロック
洞停止、洞房ブロックの際にはしばしば、補充収縮が出現するため、両者を鑑別する事は困難な場合が多い。
(i ) 洞停止: P波の後に著しく長い休止期を認める。
(ii ) 洞房ブロック (sinoatrial block, S-A block)
A.第1度洞房ブロック:洞結節の興奮は通常の心電図では記録できないため、この型の洞房ブロックは診断できない。
B.第2度洞房ブロック:房室ブロックと同様にⅠ型 (Wenckebach型)とⅡ型 (Mobitz
Ⅱ型)とがある。
a) 第2度第Ⅰ型洞房ブロック: 洞結節から心房への興奮伝導が漸次延長し、ついにはブロックを起こす。洞結節の興奮は心電図に反映さないために直接的な診断はできないが、房室ブロックと同様に第2度第Ⅰ型房室ブロックにおいても、洞房伝導時間の延長様式の特徴から典型的な場合には診断可能である。すなわち、洞房伝導時間は漸次延長するが、延長の程度が減少するため、PP間隔は漸次短縮し,ついにはブロックし(心房収縮が脱落し)、以後は同様のリズムを繰り返す。その機序については洞房ブロックの項を参照。
b) 第2度第Ⅱ型洞房ブロック: PP間隔が突然心房頻度の2倍(ないし整数倍)になる。
C.第3度洞房ブロック: 洞停止 (sinus
arrest) の状態と同一である。
(3) 徐脈と頻脈の交互反復出現:
著明な洞徐脈、洞房ブロックなどの徐脈性不整脈と、発作性心房細動(心房粗動)、発作性心房頻拍などの頻脈性不整脈が交互に反復出現する。この型の洞不全症候群を「徐脈-頻脈症候群(bradycardia-tachycardia
syndrome」という。
5) 洞不全症候群の心電図の諸相
(1) 高度の洞徐脈

この心電図では、心拍数21〜28/分の高度の洞徐脈が認められている。一般に、洞徐脈を示す例では全例に洞性不整脈が認められる。洞不全症候群では45/分以下の高度の洞徐脈を示す例が多く、運動による心拍数増加が著明でない。正常例の一日総心拍数は約10万であるが、洞不全症候群では7万/日以下に減少する例が多い。
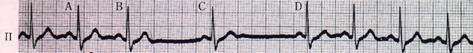
(2) 第Ⅱ度、第1型洞房ブロック
PP間隔が漸次短縮し、ついに心房収縮脱落が脱落する。以後、このようなリズムを繰り返す。
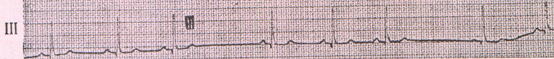
(3) 第2度、第Ⅱ型洞房ブロック
PP間隔が 突然 基本リズムのPP間隔の2倍(ないし整数倍)に延長する。
(4) 洞停止 (sinus arrest)

突然 P波が出現しなくなる。多くは房室接合部性補充収縮を伴う。
(5) 徐脈-頻脈症候群 (bradycardia-tachycardia syndrome)
![]()
徐脈と頻脈が繰り返して出現する。
6) 内因性心拍数 (intrinsic heart rate)
Jordanら (1978) は自律神経の洞結節への影響を除外できれば本来の洞結節の機能を評価出来ると考え、プロプラノロール (0.2mg/kg )とアトロピン (0.04mg/kg) を2分間に静注し、交感神経および副交感神経の影響を除外した際の心拍数を求め、これを内因性心拍数と呼んだ。このような方法を用いると、自律神経の影響を5〜10分間除外した状態を維持できる。15〜70歳の年齢層では内因性心拍数と年齢との間には下式で表わされる回帰式が成立する。
内因性心拍数=117.2−(0.53×年齢)
20〜30歳の正常成人の内因性心拍数は104.4±7.4/分で、加齢と共に減少し、45〜55歳では92.4±9.0/分となる。この内因性心拍数には性差が無く、体重による差も認められない。
7) 洞不全症候群の治療
失神発作を有する例では、心臓電気生理学的検査、ホルター心電図検査を行い、下記のような適応がある例ではペースメーカー植え込みを行う。
ペースメーカー植え込みの適応:
(1) アダムス・ストークス発作を有する例、
(2) 心不全合併例、
(3) 薬剤療法でコントロール出来ない徐脈性ないし頻脈性不整脈、
(4) ホルター心電図記録で長い心停止(5秒以上)を認め急死の危険がある場合、
(5) 心臓電気生理学的検査で最大自動能回復時間 (max ART) が5秒以上の者。
徐脈-頻脈症候群で、発作性心房細動を有する例では、心房内血栓による動脈塞栓(ことに脳塞栓)を高率に合併するため抗凝固薬療法を行わなくてはならない。